Eine Einführung zum Thema Depression: Symptomatik und Abgrenzung
Die Depression hat viele Gesichter.
Sind Sie niedergeschlagen, hoffnungslos, verzweifelt? Oder haben Sie den Eindruck, gar keine Gefühle mehr zu spüren? Bereiten Ihnen Dinge, die zuvor angenehm waren, heute keine Freude mehr? Ermüden Sie schnell und sind weniger belastbar, können aber trotzdem nicht gut schlafen? Fühlen Sie sich in der letzten Zeit häufiger überfordert, ängstlich und irritiert? Liegen Sie nachts oft wach und können sich kaum vom Grübeln lösen? Kommen dabei auch Gedanken vor, schuldig oder wertlos zu sein oder sogar, nicht mehr leben zu wollen? Dies können Anzeichen für eine Depression sein.
Sie sind nicht allein. In Deutschland leben über vier Millionen Menschen mit einer Depression. Da jede Depression anders aussieht, sollte jedoch ein Spezialist die Diagnose stellen. Die Depression ist eine Krankheit, die heilbar ist. Heilbar sind sogar besonders hartnäckige (sog. therapieresistente) oder lang überdauernde (sog. chronische) Depressionen. Übrigens: Auch körperliche Beschwerden kommen dabei häufig vor, denn unser Körper findet noch Ausdrucksmöglichkeiten, wo die Sprache verstummt.
Ein Selbsttest zum Thema Depression – nehmen Sie sich fünf Minuten Zeit.
Der PHQ-9 ist ein Selbsttest, der auf Grundlage des in Deutschland aktuell gültigen Diagnoseschlüssels ICD-10 entwickelt wurde. Er gibt Aufschluss darüber, ob es wahrscheinlich ist, dass Ihr Empfinden bereits in den Bereich der Depression verschoben ist.
Der Selbsttest ersetzt keine fachärztliche oder psychotherapeutische Untersuchung. Er kann Ihnen nur Anhaltspunkte für eine Selbsteinschätzung liefern.
Datenschutzhinweis: Hierbei werden keine Daten an uns übertragen. Wir können also nicht „mitlesen“, wie Ihr Test ausfällt.
Gesundheitsfragebogen für Patienten (PHQ-9):
Wie oft fühlten Sie sich im Verlauf der letzten 2 Wochendurch die folgenden Beschwerden beeinträchtigt?
Details zu der Erkrankung Depression.
Eine der größten Errungenschaften der modernen Depressionsbehandlung ist die Wissenschaftlichkeit. Ja – Sie lesen ganz richtig. Vor wenigen Jahrzehnten hingen Diagnostik und Behandlung der Depression hauptsächlich von Modellen ab. Diese Modelle widersprachen sich teils deutlich. Heute hat sich die moderne Psychiatrie und Psychotherapie auf eine beschreibende Krankheitseinteilung zurückgezogen und damit die erfahrungsgetragene (empirische) Forschung zur Depression ermöglicht.
Hierzu ein Beispiel: Früher unterschieden die Psychiater die endogene Depression von der reaktiven Depression. Erstere ist eine Depression, als deren Ursache man eine Veranlagung annahm, während letztere als Reaktion auf äußere Einflüsse verstanden wurde. Dieser Unterscheidung wohnte automatisch ein Modell inne. Die eine Form der Depression wurde als schicksalhaft begriffen, die andere eben gerade nicht. Wenn aber bereits die Unterscheidung der Krankheiten auf Annahmen beruht, ist nachvollziehbare Forschung erschwert.
Um dieses Dilemma zu lösen, wird in der modernen Psychiatrie und Psychotherapie die Modellbildung von der Krankheitsbeschreibung getrennt.
Die Diagnose erfolgt nunmehr auf Grundlage von beschreibbaren Merkmalen. Interpretiert werden kann später.
Wie sehen diese Merkmale denn nun aus?
Symptomatik der Depression
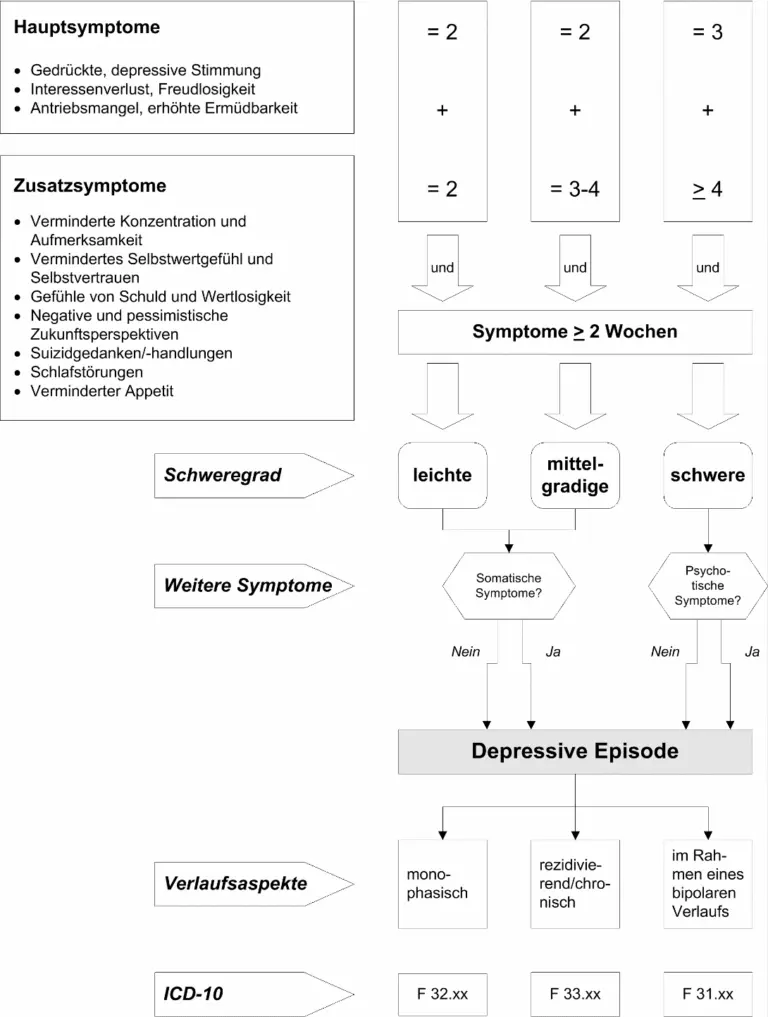
Die Symptome einer Depression werden im Hinblick auf die Schwere bzw. den Ausprägungsgrad sowie bestimmte Zeitkriterien (Dauer und Verlauf) hinterfragt.
Je nach Dauer und Verlauf kann es sich um eine depressive Episode, eine wiederkehrende ( = rezidivierende) depressive Störung oder eine anhaltende depressive Verstimmung ( = Dysthymia) handeln.
Exkurs: Falls die Antriebslage von einem reduzierten in einen gehobenen Zustand wechselt, sind andere Störungen des Gemütszustandes ( = affektive Störungen) in Betracht zu ziehen, z.B. sogenannte bipolare Störungen (früher benannt als manisch-depressive Erkrankung). Die bipolare Störung kann in unserer Klinik behandelt werden, wenn Sie im Zustand der bipolaren Depression zu uns kommen.
Hauptsymptome depressiver Episoden sind nach der ICD-10 (siehe dort Kapitel F32):
- depressive, gedrückte Stimmung;
- Interessenverlust und Freudlosigkeit;
- Verminderung des Antriebs mit erhöhter Ermüdbarkeit (oft selbst nach kleinen Anstrengungen) und Aktivitätseinschränkung.
Zusatzsymptome sind nach ICD-10 (siehe dort Kapitel F32):
- verminderte Konzentration und Aufmerksamkeit;
- vermindertes Selbstwertgefühl und Selbstvertrauen;
- Schuldgefühle und Gefühle von Wertlosigkeit;
- negative und pessimistische Zukunftsperspektiven;
- Suizidgedanken, erfolgte Selbstverletzung oder Suizidhandlungen;
- Schlafstörungen;
- verminderter Appetit.
In der ICD-10 kann bei mittelgradigen depressiven Episoden auch klassifiziert werden, ob zusätzlich zu den Haupt- und Zusatzsymptomen ein somatisches Syndrom vorliegt. Typische Merkmale des somatischen Syndroms sind:
- Interessenverlust oder Verlust der Freude an normalerweise angenehmen Aktivitäten;
- mangelnde Fähigkeit, auf eine freundliche Umgebung oder freudige Ereignisse emotional zu reagieren;
- frühmorgendliches Erwachen, zwei oder mehr Stunden vor der gewohnten Zeit;
- Morgentief;
- der objektive Befund einer psychomotorischen Hemmung oder Agitiertheit;
- deutlicher Appetitverlust;
- Gewichtsverlust, häufig mehr als 5 % des Körpergewichts im vergangenen Monat;
- deutlicher Libidoverlust.
Die Einordnung „mit somatischem Syndrom“ liefert wichtige Anhaltspunkte für die klinische Diagnose und Therapie, weil Betroffene mit somatischem Syndrom vergleichsweise stärker zur Entwicklung psychotischer Symptome neigen und vermehrt suizidgefährdet sind. Zudem haben Depressionen mit somatischem Syndrom die Eigenschaft, sich eher von psychosozialen Faktoren abzukoppeln und zu verselbständigen.
Bei Vorliegen der Kriterien für eine schwere depressive Episode kann zusätzlich kodiert werden, inwieweit psychotische Symptome in der gegenwärtigen Episode zusätzlich gegeben sind (F32.2 ohne psychotische Symptome bzw. F32.3 mit psychotischen Symptomen). Hierunter fallen Wahnideen, Halluzinationen oder ein depressiver Stupor (Kontaktaufnahme dann kaum mehr möglich).
Dies ist ein kleiner Auszug aus der Vielfalt beschreibender Psychopathologie. Er soll einen Eindruck vermitteln und ist nicht dafür bestimmt, „Selbstdiagnosen“ zu stellen.
Abgrenzung der Depression von anderen Erkrankungen
Wichtig ist eine korrekte Abgrenzung der Symptomatik zu anderen Erkrankungen. So kommen häufig auch Symptome einer Angststörung und Zwangsstörung im Rahmen einer Depression vor. Es wäre möglich, dass diese weiteren Störungen im Vollbild vorliegen und damit als zusätzliche Erkrankungen („ko-morbide“) aufzufassen und zu behandeln sind.
Es kann aber auch sein, dass es sich um Symptome handelt, welche der Depression zuzuschreiben sind. Auch kommen depressive Symptome im Rahmen von Demenzen, Abhängigkeitserkrankungen, Persönlichkeitsstörungen, Lebenskrisen und vielen weiteren Störungen vor. Eine genaue Abgrenzung lässt sich in einer Untersuchung in der Tagesklinik am Friesenplatz in Köln vornehmen.
Ursachen und Entstehung einer Depression
Viele Patientinnen und Patienten stellen sich die Frage, „warum hat gerade mich eine Depression getroffen“? Bevor wir uns dem „technischen Aspekt“ der wissenschaftlichen Begründung widmen, möchten wir Ihnen hierzu zwei Sichtweisen an die Hand geben, die beide ihre Berechtigung haben.
Die Depression ist eine Krankheit. Eine Krankheit hat immer auch ein Stück weit etwas Schicksalhaftes. Man kann allenfalls die Wahrscheinlichkeit reduzieren, eine bestimmte Krankheit zu bekommen. Stets sind aber auch Faktoren im Spiel, die wir nicht beeinflussen können.
Sich die „Krankheit Depression“ einzugestehen, kann insoweit auch entlasten. Das hat etwas Ent-schuldigendes. Denn während einer Depression ist es für Betroffene hilfreich, zu akzeptieren, dass Antrieb, Konzentration, Lustempfinden und viele andere psychische und körperliche Funktionen reduziert bzw. gestört sind. Ein Mensch, dessen Bein gebrochen ist, hat schließlich auch keine Schuldgefühle, nicht schnell laufen zu können…
Eine solche Sichtweise kann vor allem zum Behandlungsbeginn förderlich sein. Im Laufe der Behandlung erleben viele Betroffene allerdings den Wunsch, man möge doch diese Krankheit „wegmachen“ oder „herausnehmen“. Die Depression ist dann zwar als Krankheit anerkannt, aber als etwas „Fremdes“, „von außen Kommendes“.
Dann ist es häufig an der Zeit, anzunehmen, dass diese „Krankheit Depression“ eben nichts Fremdes ist, sondern Gründe hat. Eine psychische Erkrankung entwickelt sich immer auch im Gleichklang mit der Persönlichkeit und prägt diese wiederum. An dieser Stelle kann es dann wiederum heilsam sein, zu erkennen, dass die eigentliche Persönlichkeit nicht „leistungsfähig im Turbogang“ ist – und die Depression kein exotischer Hemmschuh, sondern dass die eigene Persönlichkeit nunmal auch nur begrenzt leistungsfähig ist. Sich hiermit anzufreunden, fällt nicht allen Menschen gleichermaßen leicht.
„Und warum habe ich denn nun eine Depression?!“
Wie für die meisten psychischen Erkrankungen gilt auch für die Depression, dass es mehrere Faktoren gibt, die eine Depression begünstigen und dann ausbrechen lassen. Diese Faktoren liegen auf biologischer, psychologischer und sozialer Ebene. Es handelt sich also um ein „Viel-Faktoren-Modell“ bzw. ein „mehrdimensionales Modell“. Man kann sich das in etwa so vorstellen: Jeder Mensch bringt eine individuelle Veranlagung mit, eine Depression auszubilden. Diese Veranlagung ist auf der einen Seite genetisch beeinflusst.
So leicht ist es aber doch nicht. Es wird eben nicht in der Erbanlage bestimmt, wer an einer Depression leiden wird und wer nicht. Vererbt wird lediglich die Höhe der Schwelle, an einer Depression zu erkranken. Auch frühe Bindungserfahrungen tragen zu einer Veranlagung bei. In unseren frühen Jahren können wir also jede Menge Stärkung mit auf den Weg bekommen. Wir können aber auch erst recht anfällig für eine Depression (gemacht) werden. Somit trägt jeder Erwachsene ein Bündel schützender Faktoren und Widerstandskraft (sogenannte „Resilienz“) genauso wie Anfälligkeit und Verletzlichkeit (sogenannte „Vulnerabilität“) in sich. Zu beidem tragen Gene und Lebens- und Bindungserfahrungen bei.
Je nach dem, wie dieses Bündel individuell aussieht, unterscheiden sich auch die Stressfaktoren, die eine Depression ausbrechen lassen. Dies hat jeder Mensch in seinem Umfeld schon beobachtet. Die einen können sogar den Verlust eines nahen Menschen verkraften, während die anderen bereits auf eine leichtere Lebensveränderung depressiv reagieren – und manchmal eine echte Depression ausbilden.
Organisch begründete affektive Störungen.
Im Rahmen einer teilstationären Behandlung fahnden wir mittels umfassender Untersuchungen auch nach organischen Begründungen einer Depression. Denn diese organischen Bedingungen können eben auch in unser beschriebenes mehrdimensionales Modell hineinspielen.
Es ist aber tatsächlich äußerst selten, dass sich ausschließlich depressive Symptome zeigen und diese dann nur durch eine einzige biologische Ursache begründbar wären. Dies kann z.B. im Rahmen einer Schilddrüsenerkrankung oder eines Hirntumors vorkommen. Bei genauer Befragung stellt sich aber meist heraus, dass solche körperlichen Erkrankungen auch weitere Symptome verursacht haben, die bisher aber übersehen wurden. Daher ist eine umfassende und exakte Diagnostik sehr bedeutsam.
Therapie der Depression in der Tagesklinik am Friesenplatz
Eine mehrdimensionale Erkrankung wie die Depression lässt sich nicht nur mit einem einzigen Mittel heilen. Dies mag bei milden Ausprägungen funktionieren. Die Menschen, die Rat in unserer Tagesklinik suchen, leiden aber meist schon länger unter depressiven Symptomen.
Den Dimensionen der Depression setzen wir eine mehrdimensionale Therapien entgegen. Antidepressiva können vor allem bei schwerer ausgeprägten Depressionen das Gehirn überhaupt erst empfänglich für die weiteren Therapien machen. Gedanken und Gefühle lassen sich im Rahmen von Psychotherapie im Einzel und in der Gruppe beeinflussen, z.B. durch Verhaltenstherapie, CBASP oder IPT (jeweils den Begriff anklicken für mehr Informationen bitte).
Was nicht mittels Sprache ausgedrückt werden kann, kann in den nicht-sprachgebundenen (non-verbalen) Kreativtherapien (Kunsttherapie, Musiktherapie, Körperpsychotherapie) ergründet und verändert werden. Entspannungsverfahren, Achtsamkeit und verschiedene weitere Angebote unterstützen dabei, die Seele heilen zu lassen.
Die gute Nachricht ist – Depressionen sind heilbar. Das gilt sogar für schwere, chronische und therapieresistente (also besonders hartnäckige) Verlaufsformen. Solchen Depressionen setzen wir dann auch im Rahmen der vielgestaltigen („multimodalen“) Behandlung andere „Kaliber“ entgegen, z.B. in Form der Ketamin-Infusionsbehandlung oder der Hirnstimulation rTMS. Hierüber können Sie sich auf den Seiten unserer Homepage jeweils ausführlich informieren.
Übrigens legen wir bei all unseren Therapieangeboten größten Wert auf ein optimales Verhältnis von Wirksamkeit und Verträglichkeit.
Wir beraten Sie gern individuell über das für Sie geeignete Vorgehen. Sie sind eingeladen, Kontakt zu uns aufzunehmen.